اهداف سرم درمانی:
به منظور تامین نیاز آب و الکترولیتهاوتامین مواد غذایی مورد مورد نیاز بدن و همچنین دسترسی به ورید در صورت بد حال بودن بیمار از سرم به عنوان k.v.o یعنی (باز نگه داشتن رگ )استفاده می شود.
سرم 3/1و 3/2(قندی نمکی )دکستروز سالین d.s
این سرم ترکیبی از قند و نمک است که 33/3%نمک(دکستروز)و3%هم کلرید سدیم دارد .که به منظور تامین انرژی مورد نیاز بیمار و جبران کمبود حجم مایعات و برقراری جریان ادراربه منظور باز نگه داشتن رگ به عنوان k.v.o و همچنین موثر در مسمومیتهااستفاده می شود.
سرم قندی(دکستروز 5%)5%قند بقیه آب است دکستروز واتر به منظور k.v.o استفاده می شود و کمک به دفع مواد زاید توسط کلیه ها؛ کمک به تامین انرژی مورد نیاز بدن استفاده می شود.
کلرو سدیم 9%یا سرم نمک یا نرمال سالین یا سرم فیزیولوژی
الف-غیر قابل تزریق ب-قابل تزریق
الف-سرم کلروسدیم9%غیر قابل تزریق که به منظور شستشوی زخم ها ازجمله زخم بستر (به علت بی حرکتی بدن ایجاد می شود )(زخم بد سور)استفاده می شود
ب-سرم کلروسدیم 9%قابل تزریق که به منظور جبران کمبودحجم مایعات بدن ؛ جبران کمبود خمن و همچنین به عنوان بالا بردن فشار خون و به منظور حل کردن دارو به جای آب مقطر وبه منظور شستشویزخم هااز این سرم استفاده می شود.
سرم رینگر:
درموارد اورژانس از جمله خونریزیها؛سوختگیها؛برق گرفتگی وهمچنین موارد شوک و اسهال و استفراغ شدید به منظور جبران کمبود حجم مایعات و الکترولیتهای مورد نیاز بدن از جمله سدیم و پتاسیمو کلسیم وکلراز این سرم استفاده می شود. وهمچنین به منظور بالا بردن فشار خون و کم آبی استفاده می شود.
انواع ست سرم
1-ست معمولی 2-ست خون 3-میکروست
میکرو ست برای تنظیم دقیقترقطرات سرم در کودکان و نوزادان استفاده می شود.هر 60قطره میکروست 1ccاست ولی در ست معمولی هر 15 قطره cc1است.
اسکالپ وین برای بیماران سرپاییو یا بچه ها ویا بیماران بد رگ استفاده می شود.
|
|
|
هر که نفسی را از مرگ نجات دهد مانند آن است که همه مردم را حیات بخشیده است. "قرآن کریم"
با خدمات اورژانس 115 بیشتر آشنا شوید
بیماریها و حوادث اورژانس به مواردی اطلاق می گردند که در صورت عدم ارائه به موقع اقدامات امدادی - درمانی ، منجر به صدمات عضوی و یا جانی و نیز مشکلات روانی بیمار میشود. در کشورهای مختلف جهان برای کاستن از عوارض و مرگ و میر ناشی از بیماری ها و حوادث اورژانس، سیستمی موفق و کارآمد با عنوان " خدمات فوریت های پزشکی یا EMS" طراحی شده است که وظیفه این سیستم، ارائه خدمات درمانی بر بالین بیمار در موارد اورژانس و در صورت نیاز ، انتقال به مراکز درمانی است. این سیستم در ایران با عنوان فوریت های پزشکی 115شناخته می شود.
از آنجا که با توجه به رشد جمعیت و کمبود امکانات ، ظرفیت پاسخگوئی این سیستم محدود می باشد، در نتیجه لازم است تدابیری در این زمینه اندیشیده شود تا حتی با امکانات موجود نیز بتوان از عوارض و مرگ و میر بیماران اورزانس جلوگیری کرد.به همین منظور ، اپراتورهای اورژانس 115 که وظیفه پاسخگوئی به تماس گیرندگان اورژانس را دارند، از افراد آموزش دیده ( کارشناس پرستاری) انتخاب شده اند تا راهنمایی های لازم را در موارد مختلف به شهروندان ارائه دهند و از گسیل بی مورد آمبولانس جلوگیری شود.همچنین وجود پزشکان در واحد ارتباطات اورژانس ، راهی دیگر برای تحقق این امر می باشد. در نهایت مهم ترین نکته نحوه برخورد شهروندان عزیز با موارد یا بیماری های اورژانس است که مراجعه به جزوات آموزشی و کتبی در این زمینه توسط اورژانس کشور منتشر می شود و می تواند در بسیاری از موارد به نحوه پاسخگوئی این سیستم کمک نماید.
به خاطر داشته باشید که تماس با مرکز اورژانس ، الزاما به معنای اعزام آمبولانس بر بالین بیمار نیست. در بسیاری از موارد ، راهنمائی کارشناسان و پزشکان اورژانس در واحد ارتباطات می تواند پاسخگوی سئوالات و مشکلات تماس گیرندگان باشد.
مواردی که در آنها می توان از اورژانس 115 تقاضای کمک کرد:
اورژانس های قلبی
احساس درد و سنگینی یا فشار در قفسه سینه و احساس سوزش در ناحیه پشت جناغ، مواردی است که ما را به درد با منشاء قلبی مشکوک می نماید.
در صورتی که شکایات فوق بین 5 تا 30 دقیقه طول بکشند و فرد در روزهای مختلف با آنها مواجه باشد، بیشتر تشخیص آنژین صدری ( درد قفسه سینه به علت کاهش خون رسانی به قلب) مطرح می گردد.در صورتی که درد بیش از 30 دقیقه طول بکشد و همراه با تهوع و استفراغ ، تعریق ، انتشار درد به زیر جناغ ، قفسه سینه ، بازوها ، شانه ها ، اندام ها ، شکم و بین دو کتف باشد، بایستی به فکر احتمال سکته قلبی بود. از علائم همراه بیماری های قلبی ، تنگی نفس ناگهانی ، ضربان نا منظم قلب به شکل ناگهانی ، فشارخون بالا و یا افت فشار خون و سوزش معده و عدم هضم غذا می باشد.
دردهایی که به طور متوالی بیش از چند ساعت تا چند روز ادامه یابند و یا دردهایی که کمتر از یک دقیقه طول می کشند، معمولا منشاء قلبی ندارند.
اورژانس های تنفسی
یکی از نشانه های هشدار دهنده بیماری های تنفسی ، تنگی تنفس است که بیماریهای چون آسم ، انسداد راه های هوایی، عفونت های ریوی و ... را مطرح می نماید. باید توجه داشت که " تنگی نفس به معنای تنفس تند نیست " بلکه حالتی است که فرد در آن وضعیت به سختی و به شکل غیر عادی تنفس می کند.
اورژانس های گوارشی
از موادی که در بیماریهای گوارش، نیاز به مداخله اورژانس دارد، می توان به خونریزی های گوارشی ( استفراغ خونی یا مدفوع قیری شکل)، درد شکم به شکل حاد که با حساسیت شکم ، استفراغ و یا بی اشتهائی همراه است اشاره کرد. عوارض ناشی از ضربه های شدید به شکم نیز جزو موارد اورژانس تلقی می شود.
اورژانس های ادراری
این بیماری ها شامل دردهای شدید و ناگهانی پهلو به همراه یا بدون ادرار خونی ، قطع ادرار و سوزش ادرار است.
اورژانس های دستگاه اسکلتی
این بیماریها عبارتند از شکستگی های باز یا بسته استخوان ها ، در رفتگی در مفاصل و اندام ها ، پارگی وسیع بافت نرم در اندام های بدن.
اورژانس چشم
مهم ترین موارد اورژانس مربوط به چشم را ضربه به چشم، ریختن مواد شیمیائی، سوختگی حرارتی و علائم افزایش فشار چشم( شامل درد ناگهانی در چشم و حدقه، سر درد شدید و تاری دید) تشکیل می دهند.
اورژانس های اعصاب
موارد زیر در بیماری های اعصاب ، نیاز به مداخله اورژانس دارند:
1- تشنج و حمله صرعی
2- سکته مغزی با علائم فلج اعضا، اختلال تکلم و موارد دیگر
3- اختلال هوشیاری و اعضا
4-سردردهای شدید و ناگهانی به همراه سفتی گردن و استفراغ مکرر
5- ضربه به جمجمه یا ستون فقرات به دنبال سقوط از بلندی ها و یا تصادف با خودرو
اورژانس های گوش و حلق و بینی
این مورد شامل خونریزی های شدید از بینی، ضربه به گوش، ضربه به فک و صورت، دررفتگی فک و ماننداست.
بارداری
در خانم های باردار، هرگونه سقط، تشنج، فشار خون بالا به همراه تاری دید و تورم دست و پا ، خونریزی های شدید و شروع دردهای زایمانی در صورتی که دسترسی به پزشک میسر نباشد، به عنوان بیماری های اورژانس مطرح هستند.
حوادث محیطی و شغلی
حوادث محیطی و شغلی، طیف وسیعی از موارد اورژانس را در بر می گیرند که مهم ترین آنها عبارتند از:
تصادف با وسائط نقلیه
- سقوط از بلندی
- سوختگی
- برق گرفتگی
- آوار
- مسمومیت های داروئی و شیمیائی
- خودکشی
- گزیدگی توسط مار، عقرب و سایر جانوران
- غرق شدگی.
چگونه با برقراری تماس تلفنی از خدمات اورژانس استفاده کنیم
وقتی با تلفن اورژانس تماس میگیرید، در مورد خدمات موردنیاز شما سؤال میشود و سپس به فرد مسوول کنترل مربوطه وصل میشوید. اگر با چندین مصدوم مواجه شدهاید، آمبولانس درخواست کنید؛ مرکز کنترل به نزدیکترین مرکز دارای آمبولانس اطلاع خواهد داد. اگر در مورد موقعیت مکانی خود مطمئن نیستید، هراس به خود راه ندهید. سعی کنید از افراد محلی و اطرافیان موقعیت جغرافیایی محل را جویا شوید.
در تماس با مرکز خدمات اورژانس سعی کنید خونسردی خود را حفظ کنید تا بتوانید تمام اطلاعات موردنیاز مرکز خدمات اورژانس را ارایه کنید.
اطلاعاتی که باید در اختیار اورژانس قرار دهید؟
- نام خود را درست بیان کنید و ذکر کنید که به اندازه ظرفیت خود به عنوان یک ارایهکننده کمکهای اولیه، مشغول به فعالیت هستید. جزییات زیر ضروری هستند:
- شماره تلفن خودتان
- محل دقیق حادثه
در صورت امکان، نام یا شماره جاده را بدهید. هرگونه تقاطع یا نشانه دیگرا را ذکر کنید.
- نوع و سنگینی مورد اورژانس ، به عنوان مثال «حادثه رانندگی دو ماشین جاده مسدود شده و سه نفر گیر افتاده است » .
- تعداد، جنس و سن تقریبی مصدومان و هر چیزی که در مورد وضعیت آنها میدانید؛ بهعنوان مثال «مرد، پنجاه و چند ساله، مشکوک به حمله قلبی، ایست قلبی».
- جزییات هر نوع خطر مثل گاز، مواد سمی، صدمه خطوط نیرو یا وضع آب و هوا (مثلاً مه یا جاده یخ زده).
i
نحوه ی درمان فشارخون بالا در شما به میزان سلامت شما و نیز بیماری های همراه بستگی دارد.
اهداف درمانی فشارخون
* 140 میلی متر جیوه و یا کم تر؛ چنان چه شما یک بزرگسال سالم هستید.
* 80/130 میلی متر جیوه و یا کم تر؛ چنان چه شما دچار بیماری مزمن کلیه، دیابت، بیماری عروق کرونر و یا دچار ریسک بالایی از بیماری عروق کرونر هستید.
* 80/ 120 میلی متر جیوه و یا کم تر؛ چنان چه دچار نارسایی بطن چپ قلب و یا نارسایی قلب هستید و قلب شما به خوبی خون را پمپاژ نمی کند و یا دچار بیماری شدید و مزمن کلیه هستید.
* اگر چه فشار خون 80/120 میلی متر جیوه، فشار خون ایده آل در نظر گرفته می شود ولی رسیدن به این سطح از فشار خون در تمامی بیماران هدف درمانی نیست؛ چنان چه شما بزرگسالی با سن بالای 80 سال هستید و فشار خون بسیار بالایی دارید، پزشک شما فشار خون هدف را برای شما 90/140 میلی متر جیوه و یا اندکی بالاتر از آن قرار می دهد.
تغییر شیوه زندگی در کنترل فشار خون بالا بسیار تاثیرگذار است ولی گاهی اوقات تغییر سبک زندگی کافی نیست. در این گونه موارد پزشک شما علاوه بر رژیم غذایی و فعالیت بدنی، دارو درمانی را برای کاهش فشار خون توصیه خواهد کرد. نوع داروی تجویزی توسط پزشک، به سطح فشار خون شما و ابتلای شما به سایر بیماری ها بستگی دارد.
اصلی ترین داروهای کنترل فشار خون بالا عبارت هستند از:
- داروهای ادرارآور تیازیدی
این دسته از داروها که داروهای مُدر نیز نامیده می شوند، به کلیه ها کمک می کنند که سدیم و آب را دفع کند تا حجم خون کاهش یابد. معمولاً این دسته از داروها اولین انتخاب دارویی در درمان فشار خون بالا هستند. چنان چه از دیورتیک ها استفاده می کنید و فشار خون شما همچنان بالا است با پزشک خود در رابطه با اضافه کردن دیورتیک ها و یا جایگزین کردن آن ها با داروهای قبلی مشورت کنید.

- مهار کننده های گیرنده بتا (بتا بلوکر)
این دسته از داروها، بار کاری قلب را کاهش می دهند و رگ های خونی شما را باز می کنند و باعث می شوند قلب شما ضربان آهسته تری داشته باشد و فشار کمتری بر خون پمپاژ شده وارد کند. زمانی که این دسته از داروها در ترکیبی با داروهای دیورتیک تیازیدی تجویز می شوند بیشترین تاثیر را دارند.
- مهارکننده های آنزیم تبدیل کننده آنژیوتنسین(ACE)
این دسته از داروها به بهبود وضعیت عروق خونی کمک می کنند و این کار را از طریق مهار تشکیل ماده ای می کنند که باعث تنگ شدن عروق خونی می شود. مهارکننده های ACE در درمان فشار خون بالا در افراد مبتلا به بیماری قلب و عروق، نارسایی قلبی و یا نارسایی کلیوی بسیار موثر هستند. همچون داروهای بتابلوکر، این دسته از داروها نیز در صورت تجویز همراه با داروهای دیورتیک تیازیدی موثرتر عمل می کنند.
- بلوکرهای گیرنده آنژیوتنسین 2
این دسته از داروها نیز به بهبود وضعیت عروق خونی کمک می کنند ولی این کار را از طریق مهار عملکرد آن ماده شیمیایی تنگ کننده عروق خونی می کنند. این گروه دارویی نیز همچون مهارکننده های ACE در افراد مبتلا به بیماری عروق کرونر، نارسایی قلبی و نارسایی کلیوی موثر هستند.
- بلوکرهای کانال کلسیم
این داروها به بهبود وضعیت ماهیچه های عروق خونی شما کمک می کنند. برخی از آن ها سرعت ضربان قلب را کاهش می دهند. دوستداران گریپ فروت باید در زمان مصرف این داروها احتیاط کنند. چرا که آب گریپ فروت با بلوکرهای کانال کلسیم تداخل دارد و سطوح خونی دارو را افزایش می دهد و فرد را در معرض عوارض جانبی قرار می دهد. در صورت نگرانی در رابطه با تداخل دارویی با پزشک خود و یا یک دارو ساز مشورت کنید.
- مهارکننده های رنین
رنین آنزیمی است که توسط کلیه ها تولید می شود و منجر به افزایش فشار خون می شود. این دارو از طریق کاهش توانایی عملکرد رنین در فرآیند افزایش فشار خون عمل می کند.
زمانی که فشار خون شما تحت کنترل قرار می گیرد پزشک روزانه یک آسپیرین تجویز می کند تا ریسک نارسایی های قلب و عروق را کاهش دهد.
معمولاً پزشکان جهت کاهش دوز روزانه داروی دریافتی، به جای تجویز دوز بالای یک دارو به تنهایی، ترکیبی از داروها با دوز پایین را تجویز می کنند. در حقیقت دو و یا تعداد بیش تری از داروهای کاهنده ی فشار خون بهتر از یک دارو به تنهایی عمل می کنند. گاهی اوقات از طریق آزمون و خطا می توان موثرترین دارو و یا موثرترین ترکیب دارویی را پیدا کرد.
فشار خون بالای مقاوم:
زمانی که با وجود دریافت حداقل سه نوع داروی کاهنده ی فشار خون که یکی از آن ها هم دیورتیک است، همچنان فشار خون بالایی دارید بدین معنا است که دچار فشار خون بالای مقاوم هستید. فشار خون بالای مقاوم، حالتی است که به درمان، مقاوم است. علاوه بر این، افرادی که فشار خون بالای کنترل شده ای دارند ولی برای رسیدن به این کنترل از 4 نوع مختلف دارو استفاده می کنند نیز به نوعی مبتلا به فشار خون بالای مقاوم هستند.
داشتن فشار خون بالای مقاوم بدین معنا نیست که هیچ گاه نمی توانید آن را کاهش دهید. در حقیقت چنانچه شما و پزشک تان بتوانید تعیین کنید چه چیزی در پشت فشار خون بالای مقاوم شما وجود دارد این شانس وجود دارد که بتوانید موثرتر به درمان آن بپردازید. این امکان وجود دارد که شرایط دیگری که از آن مطلع نیستید علت فشار خون بالای شما باشند، شرایطی مانند مشکلات کلیوی و یا نارسایی تنفس هنگام خواب. در این شرایط باید با پشتکار بیش تری توصیه های تغییر شیوه زندگی را دنبال کنید.
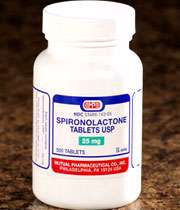
پزشک شما نوع داروها و دوز مصرفی آن ها را از لحاظ مناسب بودن شان برای شما ارزیابی می کند. داروهای شما و دوز آن ها باید به گونه ای تنظیم شوند که موثرترین ترکیب داروی را ایجاد کنند. ممکن است که پزشک شما داروهای دیگری را نیز تجویز کند از جمله یک دیورتیک قوی با طول اثر طولانی. این امکان نیز وجود دارد که پزشک شما داروهای دیورتیک غیر تیازیدی را نیز پیشنهاد کند مانند اسپیرونولاکتون که مکانیسم اثر آن ها از طریق مهار هورمون آلدوسترون است و باعث تغییر مسیر جذب سدیم و دفع پتاسیم می شوند. معمولاً افرادی که مبتلا به فشار خون بالای مقاوم هستند، سطوح آلدوسترون بالایی دارند.
چنانچه داروهای خود را دقیقاً طبق دستور دریافت نکنید می تواند به عواقب جبران ناپذیری منتهی شود.
هرگز بدون مشورت با پزشک خود درمان دارویی خود را تغییر ندهید

لاله گوش ممکن است در هنگام نزاع ، تصادفات اتومبیل و یا در میادین ورزشی بریده شده و یا حتی از سر جدا شود . از آنجایی که خون رسانی به گوش بسیار خوب است ، این ضایعات را می توان به خوبی ترمیم نمود . اگر لاله گوش کنده شده باشد ، با قرار دادن آن در سرم فیزیولوژیک سرد و تجویز مواد ضد انعقادی در دوران بعد از جراحی ، ممکن است بتوان آن را با موفقیت پیوند زد . پارگیهای لاله گوش را که پوست ، پری کندریوم و غضروف را در بر گرفته اند ، میتوان لایه به لایه دوخت . به علت خطر پری کندریت، غضروف نباید بخیه زده شود .
هماتوم :
هماتوم ساب پری کندریوم ممکن است در اثر ضربه به گوش که بیشتر از همه در کشتی گیران رخ می دهد ، به وجود آید . این هماتومها اغلب در سطح قدامی لاله گوش قرار دارند و محل آ نها بین غضروف و پری کند ریوم است . در این موارد یک برجستگی ارغوانی رنگ در گوش ایجاد می شود . خطر اصلی این هماتومها، نکروز آواسکولرا غضروف و تغییر شکل لاله گوش است ، زیرا خون رسانی غضروف از طریق عروق پری کند ریوم تامین می شود . هماتومها همچنین محلی شایع برای عفونت هستند . اگر اسکار یا تخریب غضروف شدید باشد ، گوش گل کلمی ایجاد می شود . شایعترین علت این حالت ،وارد آمدن آسیبهای مکرر به گوش است . خون باید با یک سر سوزن و در شرایط استریل آسپیرده شود. سپس باید یک پانسمان فشاری به نحوی که خود را با خمیدگیهای گوش تطبیق دهد انجام شود . در عرض 12 تا 24 ساعت بعدی باید لاله گوش معاینه شود و اگر هماتوم دوباره تشکیل شد، انسیزیون و قرار دادن درن ضروری خواهد بود . برشهای ایجاد شده در لاله گوش برای تخلیه هماتوم باید به موازات خمیدگی هلیکس و یا زیر چینهای آنتی هلیکس باشد تا اسکار حاصل از برش مشخص نباشد.
سرمازدگی لاله گوش :
روشی که برای درمان سرمازدگی لاله گوش توصیه می شود ، گرم کردن تدریجی لاله گوش در حرارت بدن است . برداشتن تاولها در هنگام پیدایش آنها و اجتناب از گرما و یا سرمای شدید، توصیه می شود . از استفاده از استروییدها دردرمان این حالت پیشنهاد نمی شود . از ماساژ دادن گوش با برف و همچنین از هر گونه دستکاری دیگر باید خودداری نمود . باید از پانسمان گوش پرهیز شود ، زیرا پانسمان باعث اختلال بیشتر گردش خون گوش ( به ویژه بازگشت وریدی آن ) می شود . در موارد شدید یا طولانی مدت سرمازدگی گاهی مصرف هپارین برای پیشگیری از انعقاد داخل عروقی توصیه نمی شود .آنتی بیوتیک ها تنها در حضور عفونت ثانویه تجویز می شوند .
هماتوم مجاری شنوایی خارجی ‚
ایجاد هماتوم درقسمت استخوانی مجرا بسیار آسان است و حتی با محکم کشیدن یک آپلیکاتور پنبه ای حین پاک کردن گوش ممکن است هماتوم ایجاد شود . از طرف دیگر مخاط پوشاننده قسمت غضروفی مجرا ضخیم بوده و نسبت به تروما حساس نمی باشد . معمولا“ هماتوم مجرای گوش نیاز به درمان ندارد، مگر اینکه درد شدید باشد که در این صورت می توان هماتوم را آسپیره کرد و یک مش داخل مجرا قرار داد.
شکستگی های مجرای شنوایی خارجی :
معمولا“ شکستگی های مجرای شنوایی خارجی تنها در شکستگی های شدید جمجمه رخ میدهد ، اما گاهی دررفتگی خلفی کندیلهای فک تحتانی در اثر ضربه باعث می شود . دیواره قدامی قسمت استخوانی مجرا به سمت خلف فشرده شده ، بشکند . درمان این حالت شامل انجام دادن بی حسی موضعی و جا انداختن شکستگی با اسپکولوم ظریف بینی است . بعد از اصلاح کردن وضعیت مجرا، باید یک مش یا Stent برای باز نگهداشتن مجرا در محل قرار داد.
تروماهای پرده صماخ و گوش میانی :
علل تروماهای پرده صماخ عبارتند از :
پاک کردن گوش : لایه فیبروی پرده صماخ استحکام قابل توجهی به آن میدهد . حین پاک کردن گوش ، احتمال آسیب اپی تلیوم قسمت استخوانی مجرای شنوایی بیشتر از احتمال آسیب پرده صماخ می باشد .
ضربانات وارده به گوش : یک انفجار و یا یک سیلی محکم ممکن است به سادگی پرده صماخ را پاره کند و باعث درد شدید و کاهش شنوایی شود . شیرجه به داخل آب نیز ممکن است باعث این حالت شود . گاهی سرگیجه و وزوز گوش نیز بروز می کند. پارگی پرده صماخ با قراردادن یک پنبه استریل درمنفذ گوش درمان می شود . هیچ گونه شستشو و یا دستکاری گوش لازم نیست ، مگر در صورتی که پارگی وسیع بوده ، نزدیک شدن لبه های پارگی امکان پذیر نباشد . در موارد فوق یک قطعه gelfoam درون گوش میانی قرار داده می شود و لبه های پارگی روی آن به هم نزدیک می شوند . 90 درصد پارگی های تروماتیک پرده صماخ بعد از چند روز تا چند هفته خودبخود بهبود می یابد.
ترومای فشاری : یکی از علل شایع آسیب پرده صماخ ترومای فشاری است . نمونه این نوع تروما ممکن است در هنگام فرود سریع هواپیما رخ دهد . در این موارد معمولا“ پرده صماخ سوراخ نمی شود ، اما گاهی اکیموز شدید بر روی آن ایجاد می شود . خونریزی به داخل حفره تمپان که یکی دیگر از نتایج نسبتا“ شایع ترومای فشاری است ، سبب آبی رنگ شدن پرده صماخ می شود .
شکستگی جمجمه : شکستگی هایی که از قاعده جمجمه عبور می کنند می توانند موجب پارگی پرده شوند . اگر خط شکستگی از شیار تمپانیک عبورکند ، ممکن است پس از ترمیم یک حالت پله مانند در آنولوس ایجاد شود .
قطعات فلزی داغ : گاهی در هنگام جوشکاری ،یک قطعه فلزی داغ به داخل گوش پرتاب می شود . در این موارد فرد دچار درد شدیدی می شود و تقریبا“ در تمامی موارد عفونت رخ میدهد که به دشواری قابل درمان است . بطور شایع برای درمان عفونت و ترمیم پرده صماخ، اعمال جراحی تمپانوپلاستی و گاهی ماستوییدکتومی ضرورت پیدا می کند . بعلت وجود سوختگی و اسکار ناشی از آن و همچنین احتمال باقی ماندن جسم خارجی ، اعمال جراحی همیشه با موفقیت همراه نمی باشد ( برخلاف سایر انواع تروما ) .
ترومای گوش میانی :
در موارد زیادی پارگی های پرده صماخ همراه با شکستگی یا دررفتگی استخوانچه های گوش میانی است . شایعترین فرم ضایعات تروماتیک گوش میانی ، در رفتن استخوان سندانی از مفصل آن با استخوان رکابی است. دومین حالت شایع نیمه در رفتگی استخوان رکابی و یا شکستگی استخوان رکابی به داخل وستیبول ( که معمولا“ با سرگیجه و کاهش شنوایی ازنوع حسی – عصبی همراه است) می باشد . در صورت عدم وجود آسیب حسی – عصبی ، نتایج حاصل از ترمیم جراحی اختلالات تروماتیک عموما“ عالی خواهد بود .
کاهش تروماتیک شنوایی در اثر صدا:
صدای انفجار ممکن است موجب یک کاهش شنوایی حسی – عصبی شدید شود . این نوع کاهش شنوایی معمولا“ برگشت ناپذیر است ، اما چند هفته بعد از آن ممکن است مقداری بهبودی رخ دهد.
شکستگی های استخوان تمپورال :
هشتاد درصد از شکستگی های استخوان تمپورال از نوع طولی هستند. یعنی شکستگی درسطح طولی هرم پتروس رخ می دهد . 20 درصد باقیمانده ازنوع عرضی هستند و در آنها خط شکستگی از وستیبول و حلزون عبور میکند . عوارض ناشی از شکستگی های طولی کمتر از نوع عرضی است . درنوع طولی معمولا“ کاهش شنوایی انتقالی وجود داردو تنها در یک سوم موارد کاهش شنوایی حسی – عصبی رخ می دهد . این نوع شکستگی ها بطور شایعی باعث پارگی پرده صماخ و خونریزی به داخل گوش میانی میشوند . در بسیاری از موارد مایع مغزی- نخاعی از فضای ساب آراکنویید به داخل گوش میانی نشت می کند . یکی از علایم شکستگی های طولی ایجاد اکیموز در پشت لاله گوش (Battle’s sign) است . ضایعات عصب فاسیال در شکستگی طولی کمتر از نوع عرضی می باشد .
شکستگی های عرضی معمولا“ باعث کاهش شنوایی حسی – عصبی شدید می شوند و در 50 درصد از موارد همراه با ضایعات عصب فاسیال هستند. این نوع از شکستگی های تمپورال اغلب موجب اختلال در کار وستیبول و سرگیجه شدید می شوند . به دلیل احتمال نشت مایع مغزی – نخاعی ، معاینات مجرای شنوایی خارجی باید در شرایط آسپتیک انجام شود . آنتی بیوتیک بصورت پروفیلاکتیک به مدت 7 تا 10 روز، تجویز می شود . معمولا“ پارگی سخت شامه و نشت مایع مغزی- نخاعی خودبخود بهبود می یابد .
عمل جراحی در دو مورد اندیکاسیون دارد :
1- کاهش شنوایی دایمی بدنبال تروما که در آن فعالیت حلزون طبیعی باشد.
2- آسیب عصب فاسیال که در آن عصب فاسیال قطع شده یا یک قطعه استخوان به داخل آن فرو رفته باشد.
معمولا“ ترمیم گسیختگی زنجیره استخوانچه ها نتایج موفقیت آمیزی دارد، اما کاهش شنوایی حسی – عصبی و ضایعات وستیبولی حاصل از شکستگی غالبا“ دایمی هستند .
|
|
|
 |
درمان زخم های:
بستر-دیابتیک-جراحی-گانگرن فورنیه-سوختگی -عفونی -له شدگی …
مقدمه
زخمهای فشاری که به نام زخم بستر نامیده می شود در بیمارانی که به علتی دچار بی حرکتی شده اند عارضه ای مهم به شمار می رود.
علت عمده ایجاد زخم بستر مربوط به وجود فشار طولانی مدت بر روی پوست ومتعاقب آن عدم خونرسانی به این عضو است.
آمار دقیقی از میزان بروز زخم بستر نمی توان ارایه داد و آمار ارایه شده در هر کشور با کشور دیگر متفاوت است.بعنوان مثال در کشور دانمارک 43 و در اسکاتلند 86 نفر از هر صد هزار نفر مددجودچار عارضه زخم فشاری بوده و در هلند 10 تا 20 درصد بیمران پذیرفته در مراکز پرستاری در منزل مبتلا به این عارضه ذکر شده اند.
پیشگویی به نقل از داوری در خصوص آمار مبتلایان به زخم بستر در ایران این میزان را در بیماران بستری در بخشهای عمومی5% و در بیماران بستری در مراکز نگهداری از معلولین 38%ذکر می کند.
پیشینه تاریخی
قدمت زخم و درمان زخم به اندازه عمر بشر است. مصریان باستان با مشکل زخم بستر آشنا بوده اند،در یکی از مومیایی ها( احتمالا یک شاهزاده مصری )زخمهای بستری مشاهده شد که با قطعه ای از پوست یک حیوان پوشانده شده بودند و برخی از این زخمها حتی در خود نشانه هایی از التیام نیز داشتند.
قدیمی ترین دست نوشته موجود در خصوص زخم بستر متعلق به فابریکوس هیلدانوس است که واژه ((قانقاریا)) را برای این زخمها بکاربرده است.واژه ((دکوبیتوس))اولین بار در سال 1777 به کار رفته و در آن به ارتباط میان ((قانقاریا))و بیماران رنجور و خوابیده در بستر اشاره شده است.
اما در سال 1850 تعداد زیادی از دانشمندان به این نتیجه رسیدند که زخم فشاری بعلت تاثیر فشاری به علت تاثیر فشار بر پوست ایجاد می گرددو همچنین به اهمیت پیشگیری از بروز زخمهای فشاری توجه نمودند.
امروزه پژوهشگران ثابت نموده اند که ایجاد فشاری معلول ترکیبی از عوامل داخلی و خارجی است.
مختصری درباره آناتومی و فیزیولوژی پوست
پوست سدی بین اعضای داخلی ومحیط خارجی است ودربسیاری ازاعما ل حیاتی بدن دخالت دارد.به طوریکه انسان بدون آن نمی تواند زنده بماند.
پوست اندامی وسیع با وزن مولکولی 4کیلوگرم است که سطحی معادل 2متر مربع را می پوشاند.
اجزاء پوستی شامل اپیدرم- درم- ضمائم پوستی وچربی زیرجلداست.
اپیدرم : حائل اصلی بدن اپیدرم است ودرزیراپیدرم لایه عروقی درم قراردارد که مسوول نگهداری وتغذیه سلولهای اپیدرم است.
اپیدرم به چهار طبقه تقسیم می شود که از محل اتصال درم با لایه سلولهای بازال شروع ودرنهایت به لایه شاخی ختم می شود. این لایه ها عبارتنداز:
1- لایه سلولهای بازا ل یا سلولهای مادری اپیدرم: سلولهای جوانه زننده تمایزنیافته(تقسیم سلولی درسلولهای بازال انجام می شود.)
2- طبقه خاردار: دربالای لایه سلولهای بازال قرار داردواز کراتینوسیتهائی تشکیل شده که کراتین تولید می کنند.(کراتین پروتئینی رشته ای واصلی ترین جزء طبقه شاخداراست. کراتینی شدن ازاین طبقه آغازمی شود.)
3- طبقه دانه دار: روند تمایز ادامه می یابد وسلولها کراتین زیادی بدست می آورند وپهن ترمی شوند.
4- طبقه شاخی: سلولهای مرده و پهن و بزرگ وچند ضلعی هستند ودرستونهای لایه عمودی روی هم انباشته شده اند.این لایه سد فیزیکی اصلی است.
علاوه بر سلولهای بازال وکراتینوسیتها 2 رده سلولی دیگربه نامهای: ملانوسیتها وسلولهای لانگرهانس دراپیدرم وجود دارد.
غشاء پایه حد فاصل درم واپیدرم را می گویند که دارای سه لایه (شفاف- پایه- فیبرهای اتصالی ) وحاوی فرورفتگیها وبرآمدیگهای متعددی است.
درم: درم ضمائم پوستی رانیز دربرمی گیرد وچربی زیرجلد سومین وعمقی ترین لایه پوست است.
شامل کلاژن ورشته های الاستیک وماده زمینه ای است.
ضمائم پوستی: عبارتندازغدد عرق- آپوکرین واکرین ? فولیکولهای مو- غدد سبابه وناخن که همگی از اپیدرم منشاء می گیرند.
چربی زیر جلد: شامل اعصاب وعروق خونی است که عروق خونی وظیفه تامین مواد غذائی وتنظیم حرارت را برعهده دارند.
واژه زخم فشاری
واژه های متعددی جهت زخمهای فشاری به کار رفته است که معمول ترین آنهاDecubitus ulcer وBedsore است.
واژهDecubitus ازکلمه لاتین دکومبر Decumberبه معنای دراز کشیدن مشتق شده است ودلالت براین دارد که این زخمها صرفا درنتیجه خوابیدن به مدت طولانی ایجاد می شوند علت نامگذاری bedsore بروزمکرراین زخمها دربیماران بستری درتخت می باشد.
با توجه به تعاریف ازآنجائیکه عامل اصلی ایجاد زخم فشار است واژهpressure ulcer یا زخم فشاری صحیح ترین ومناسب ترین واژه برای توصیف این زخم ها ست.
تعریف زخم فشاری:
باتوجه به اهمیت موضوع تعاریف متفاوتی در منابع مختلف عنوان گردیده است که در زیر به مهمترین آنها اشاره می کنیم.
- زخم فشاری به زخمی گفته می شود که به علت وارد آوردن فشاری بیش از فشار طبیعی مویرگها(32میلیمترجیوه) به مدت طولانی بر سطح پوست ایجاد می گردد که موجب نکروز ناکیه محدودی از بافتهای نرم می شود. ” برونر- سودارث1998″
- یک زخم فشاری ناحیه متمرکزی از نکروز بافتی است که هنگامیکه بافت نرم بین یک برجستگی استخوانی و یک سطح خارجی به مدت طولانی تحت فشار قرار می گیرد ایجاد می شود.” پوتروپری وفیس براساس NPUAP “
- زخم فشاری عبارت است از یک ناحیه نکروز سلولی که دراثر فقدان گردش خون درآن ناحیه ایجاد می شود. ” تایلور”
زخم فشاری عبارت از ناحیه نکروزه ای است که در نتیجه فقدان جریان خون کافی به آن ناحیه دراثر فشار ایجاد می شود.”HARKNESS& DIBCLTER”
- Margo lis زخم فشاری را این طور تعریف کنید:
از بین رفتن ساختمان آناتومیک و عملکرد نرمال پوست که در نتیجه فشار خارجی وارد بر برجستگی های استخوانی ایجاد می شود وطبق قاعده ای منظم و در یک زمان معین بهبود نمی یابد.(( پوتروپری))
پاتوفیزیولوژی زخم فشاری
از نظر پاتوفیزیولوژی سه عامل در پیدایش زخمهای فشاری موثرند:
1- شدت فشار و فشار لازم جهت بسته شدن مویرگها
2- طول مدت فشار
3- تحمل بافت
فشار بیش از 32 میلی متر جیوه سیستم مویرگی شریانی-وریدی که مسئول تغذیه بافتها و دفع مواد زائد از آنها می باشد را مسدود می کند و در نتیجه سیستم مویرگی شریانی-وریدی که مسئول تغذیه بافتها و دفع مواد زائد از آنها می باشد را مسدود می کند و در نتیجه موجب آنوکسی(Anoxia) و یا ایسکمی (Ischemia) بافتی می گردد.بدین ترتیب وضعیت متابولیسم بافت که بطور طبیعی به میزان دریافت اکسیژن از خون و دفع مواد حاصله از متابولیسم و دی اکسیدکربن بستگی دارد را متحمل ساخته و در نتیجه موجب متابولیسم بی هوازی و پیدایش حالت اسیدوز بافتی گردیده متعاقب آن نفوذپذیری مویرگها افزایش یافته و باعث ایجاد تورم و سرانجام سبب مرگ سلولی می شود و در نهایت به صورت زخم فشاری تظاهر پیدا می کند.
تغییر رنگ پوست ناحیه تحت فشار (Blanching) اولین علامت زخم فشاری است، به طوریکه پوست این نواحی به علت کم شدن جریان خون در مقایسه با سایر نواحی رنگ پریده و سفید می گردد.دراین حالت اگر فشار رفع شود، Normal reactive hyperemia ( واکنش نرمال پرخونی ) که همراه با قرمزی و گرمی در محل می باشد، ایجاد می شود، که یک واکنش جبرانی است.حدودا یک ساعت طول می مشد تا این واکنش طرف شود.اگر فشار مدت زمان بیشتری طول بکشد، پس از رفع AbNormal reactive hyperemia ( واکنش آنرمال پرخونی) ایجاد می شود که به صورت اتساع بیش از حد و induration در محل ایجاد می شود.( induration یک ناحیه ادم لوکالیزه در زیر پوست است)، که این واکنش نیز بیش از 1 ساعت تا دو هفته طول می کشد تا برطرف شود.
همچنین اگر مدت زمان فشار از این مرحله هم طولانی تر شود،مرگ سلولی و سپس نکروز بافتی را خواهیم داشت.با شکافته شدن پوست که مهمترین سد دفاعی بدن می باشد،میکروارگانیسم هایی از قبیا استرپتوکوک ،استافیلوکوک، پسودومونا و عفونتهای ثانوی در محل زخم نفوذ می کنند که در این حالت مقابله با آن دشوار است و حتی ممکن است عمیق تر گردد و به عضله واستخوان راه یابد و موجب انتقال عفونت از طریق جریان خون به تمام نقاط بدن شود.
به غیر از خطر ایجاد عفونت ،ازدست رفتن مقدار زیاد مایعات و الکترولیتهای بدن از محل ،سبب کاهش مایعات واختلال در تعادل الکترولیت ها شده و در نهایت باعث کمبود پتاسیم می گردد و همچنین از دست رفتن مقادیر زیادی پروتئن از بافتهای زیر جلدی منجر به کاهش آلبومین خون می گردد.
به طور کلی می توان گفت پس در شرایط طبیعی به مدت 2 ساعت می تواند فشار و کاهش اکسیژن رسانی به سلول را تحمل نماید،البته این زمان تا حدودی به مقدار فشار وارد بر پوست بستگی دارد.
به طور خلاصه میتوان گفت :
فشار> کاهش یا قطع خونرسانی به پوست یا بافتهای زیرین > اختلال وضعیت متابولیسم بافت > آنوکسی و ایسکمی بافت > نکروز بافتی>خراشیدگی و زخم> تهاجم میکروارگانیسم ها>عفونت>درگیری بافتهای زیرین شامل فاسیا،ماهیچه و استخوان
پوزیشن های در معرض خطر
در وضعیت های مختلف غالبا فشار بر روی نقاط معینی از بدن وارد می شود،بنابراین این نقاط در معرض خطر بیشتری از نظر زخمهای فشاری قرار دارند. در زیر به این نقاط در وضعیت های مختلف می پردازیم:
1- وضعیت خوابیده به پشت (supin position)
استخوان پس سری(occipital bone) ،ستون مهره ها(vertebrae) ، آرنج (elbow) ،ساکروم، دنبالچه ،پاشنه پا
2- وضعیت خوابیده به شکم (prone position)
استخوان پیشانی (frontal bone) ،استرنوم، زانو، برجستگی های لگن، انگشتان پا
3- وضعیت خوابیده به پهلو (lateral position)
استخوان کتف ،ایلیاک کرست، برجستگی بزرگ استخوان ران ،قوزک های پا
4- وضعیت نشسته (sitting position)
ساکروم و برجستگی های استخوان عانه
- به طور کلی شایع ترین محل زخمهای فشاری ،استخوان ساکروم و دنبالچه می باشد.
در یک بررسی مشخص شد که 96% این زخمها در زیر سطح ناف(umbilicus) ، 67% اطراف ناحیه لگن (pelvic) و 29% در اندام تحتانی می باشد.در تحقیقی که توسط لوین و همکارانش انجام شد به معرفی دو مورد نادر در محل بروز زخم بستر در نواحی ترقوه(clavicle) و مچ دست(wirst) اشاره نمود.





